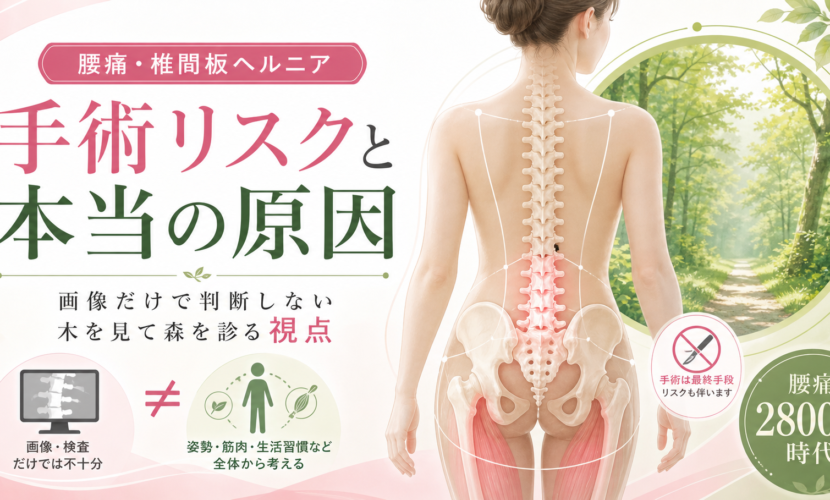
椎間板ヘルニアの手術による身体へのリスク
椎間板ヘルニアの手術は、神経の圧迫を取って「足のしびれ・痛み・筋力低下」を改善する目的で行われることが多いですが、身体にとってはやはり皮膚・筋肉・骨・靭帯・神経まわりに介入する処置なので、一定のリスクがあります。
手術は、必要な場合には神経を守るための大切な選択肢になります。しかし一方で、感染、神経損傷、髄液漏れ、再発、癒着、可動性低下など、身体への負担やリスクも伴います。
だからこそ、椎間板ヘルニアと診断された時に大切なのは、「手術が良い・悪い」と単純に分けることではなく、本当に手術が必要な状態なのか、まだ身体が変われる余地があるのかを是々非々で見ることです。
主なリスクは以下です。
椎間板ヘルニア手術の主なリスク
◎ 出血・感染・麻酔のリスク
どの手術にも共通するリスクとして、出血、感染、麻酔への反応があります。椎間板ヘルニアの手術も、身体に切開や処置を加える以上、こうした一般的な外科的リスクを避けて通ることはできません。
◎ 神経損傷・しびれや痛みの残存
ヘルニアは神経のすぐ近くで起こるため、手術中に神経根へ刺激や損傷が加わるリスクがあります。まれに、しびれ・痛み・筋力低下が残る、あるいは悪化する可能性もあります。
◎ 硬膜損傷・髄液漏れ
神経を包む膜である「硬膜」に傷がつくと、脳脊髄液が漏れることがあります。これにより頭痛や再処置が必要になる場合があります。
◎ 再発・再手術の可能性
手術で飛び出した椎間板を取っても、椎間板そのものの変性や生活動作の負担が残ると、同じ部位または別の部位で再発することがあります。腰椎椎間板ヘルニア手術後の再手術率は、1年以内で約4%、1〜5年で約11.1%、5年以上で約8.8%と報告されており、全体では約8.5%前後とされる研究もあります。
◎ 術後の癒着・硬さ・可動性低下
手術後は、傷の修復過程で筋膜・靭帯・神経周囲に癒着や硬さが出ることがあります。これにより、腰の動きが硬くなったり、姿勢の代償が残ったりすることがあります。整体目線では、ここがかなり大切で、神経圧迫が取れても「身体の使い方」「骨盤・股関節・胸郭の連動」が戻らないと、腰に負担が残ることがあります。
◎ 不安定性・すべり症様の変化
骨を削る範囲が大きい場合や、もともと関節・椎間板の変性が強い場合、術後に背骨の安定性が落ちる可能性があります。必要な処置であっても、身体の構造に手を加える以上、術後のバランス変化は無視できません。
◎ 血栓・肺塞栓などの全身リスク
術後に動く量が減ることで、脚の血管に血栓ができるリスクがあります。手術は局所の問題だけではなく、全身状態にも影響します。
ただし、手術が必要なケースもあります
椎間板ヘルニアの手術は、決して「悪」ではありません。
むしろ、神経への圧迫が強く、足の筋力低下が進んでいる場合や、排尿・排便障害が出ている場合、痛みやしびれによって日常生活が大きく制限されている場合には、手術によって神経への圧迫を早く取り除くことが、回復のために重要になることがあります。
とくに以下がある場合は、保存療法だけで様子を見るより、早急な専門医判断が必要です。
【危険サイン】
強い筋力低下
排尿・排便障害
会陰部のしびれ
足の麻痺が進む
痛みが非常に強く日常生活が破綻している
このような場合は、馬尾症候群などの可能性もあり、放置は危険です。特に、馬尾症候群が疑われる場合や、筋力低下が進行している場合は、時間をかけて様子を見ること自体がリスクになることもあります。
この場合の手術の目的は、「腰痛をゼロにすること」ではなく、神経の圧迫を取り除き、麻痺や排尿排便障害などの重大な後遺症を防ぐことにあります。
つまり、手術が必要なケースでは、リスクを避けるために手術をしないのではなく、放置するリスクと手術のリスクを比較して、どちらが身体にとって安全かを判断することが大切です。
術後再発の確率を是々非々で見る
椎間板ヘルニアの手術後に、再発や再手術が必要になる可能性はゼロではありません。
研究では、腰椎椎間板ヘルニア手術後の再手術率は、1年以内で約4%、1〜5年で約11.1%、5年以上で約8.8%と報告されています。また、大規模レビューでは、全体の再手術率は約8.5%とされています。
この数字をどう見るかが大切です。
一方で、約9割前後の方は再手術に至らないとも考えられます。つまり、手術によって神経症状が改善し、日常生活に戻れる方も多くいらっしゃいます。
しかし一方で、約1割前後の方には再発・再手術の可能性があるということでもあります。
ここで大切なのは、手術は「飛び出した椎間板を取り除く処置」であって、「椎間板に負担が集中した身体の使い方」そのものを変えるものではないという点です。
つまり、術後に痛みやしびれが改善しても、骨盤の傾き、股関節の硬さ、反り腰、猫背、片側重心、腹圧の低下、呼吸の浅さなどが残ったままだと、再び腰椎に負担が集中する可能性があります。
再発率だけを見ると不安になりますが、逆に言えば、術後の身体の使い方、姿勢改善、筋力回復、柔軟性、体幹機能、生活習慣の見直しによって、腰への負担を減らしていく余地があるとも言えます。
手術が不要な場合を是々非々で見る
椎間板ヘルニアと診断されても、すべての方に手術が必要なわけではありません。
画像上でヘルニアが見つかっても、症状の程度、筋力低下の有無、日常生活への影響、保存療法への反応によって、治療方針は変わります。
たとえば、排尿・排便障害がない、強い麻痺がない、筋力低下が進行していない、痛みやしびれが少しずつ改善傾向にある場合は、手術ではなく保存療法を選択するケースもあります。
保存療法には、薬物療法、安静、リハビリ、運動療法、姿勢改善、生活習慣の見直しなどがあります。
整体目線では、椎間板ヘルニアの背景にある「なぜ腰椎に負担が集中したのか」を見ることが重要です。
腰だけを見ていると、ヘルニアは「腰の問題」に見えます。
しかし実際には、骨盤、股関節、胸郭、肋骨、首、足元、呼吸、腹圧、重心の偏りなどが関係していることもあります。
そのため、手術が不要と判断される場合には、痛みを我慢するのではなく、腰に負担をかけている身体全体のバランスを見直すことが大切です。
ただし、保存療法を選ぶ場合でも、症状が悪化する、足に力が入りにくくなる、しびれが広がる、排尿・排便に異常が出る場合は、すぐに専門医へ相談する必要があります。
腰痛2800万人時代|画像だけでは見えない本当の原因
腰痛は、日本人にとって非常に身近な不調のひとつです。
以前、新聞でも「腰痛 2800万人」「40〜60代は4割悩み」「8割原因不明」といった見出しで取り上げられたことがあります。
この数字が示しているのは、腰痛が単なる一部の人の悩みではなく、多くの方が抱えている社会的な問題であるということです。
そして同時に大切なのは、腰痛の多くが「画像に写った異常だけでは説明しきれない」という点です。
レントゲンやMRIで椎間板の変性やヘルニアが見つかったとしても、それがその方の痛みの本当の原因とは限りません。
もちろん、画像検査はとても大切です。神経の圧迫、骨折、腫瘍、感染、強い変形など、見逃してはいけない疾患を確認するためには、医療的な検査が必要です。
しかし、画像に写った部分だけを見て、「ここが飛び出しているから痛い」「だから切ればよい」と安直に考えてしまうと、身体全体のつながりを見落としてしまうことがあります。
腰痛は、腰だけの問題ではないことが多いです。
ハムストリングスの深部の硬さ、骨盤の角度、股関節の可動域、仙腸関節の動き、胸郭の硬さ、呼吸の浅さ、腹圧の低下、足元の重心、長年の座り姿勢や片側重心。こうした全体のバランスが崩れることで、腰椎の一部に負担が集中することがあります。
つまり、腰痛を本当に見ていくには、痛む場所だけを見るのではなく、なぜそこに負担が集まったのかを見ていく必要があります。
これは、まさに「木を見て森を診ない」状態を避けるための視点です。
腰椎ヘルニアが画像に写っていたとしても、それだけで痛みの原因を決めつけるのではなく、骨盤・股関節・ハムストリングス・姿勢・呼吸・重心まで含めて、身体全体を診ることが大切です。
腰痛の原因が8割不明と言われる背景には、痛む場所だけを原因と決めつけてしまい、身体全体の張力や姿勢の偏りまで見きれていない現実もあるのではないでしょうか。
画像だけで判断しない。木を見て森を診る視点
腰椎椎間板ヘルニアは、画像上では「椎間板の髄核が飛び出している状態」として説明されます。
しかし、レントゲンやMRIで椎間板の突出が見つかったとしても、それが必ずしもその方の腰痛やしびれの直接原因になっているとは限りません。
画像所見は大切です。神経の圧迫や危険な状態を見逃さないためにも、医療的な検査は重要です。
ただし、画像に写っているものだけを見て、身体全体のつながりを見落としてしまうと、「木を見て森を診ない」状態になってしまうことがあります。
椎間板が飛び出している。だから、その部分を切り取る。もちろん、強い麻痺や排尿・排便障害などの危険サインがある場合には、手術が必要になることもあります。
しかし、危険サインがない場合には、安直にリスクのある手術だけを考える前に、なぜそこに圧が集まったのか、なぜその腰椎まわりだけが引っ張られ続けたのかを見直すことが大切です。
たとえば、ハムストリングスが深部まで硬くなっていると、骨盤は後ろへ引っ張られやすくなります。骨盤の角度が崩れると、股関節で逃がせるはずの動きが腰椎に集まり、腰の一部に負担が集中しやすくなります。
この時、痛む場所だけを見ていても、原因の全体像は見えてきません。
ハムストリングス、殿筋群、梨状筋、腸腰筋、仙腸関節、骨盤の前傾・後傾、股関節の可動域、足底からの重心。こうした全体のつながりを見ていくことで、腰椎に負担が集まった背景が見えてくることがあります。
臨床現場では、ハムストリングスを深部までゆるめ、骨盤の角度を整え、引っ張られていた患部に“たわみ”や“遊び”をもたらすだけで、腰の痛みが和らぐケースもあります。
これは、飛び出した椎間板そのものを消すという話ではありません。腰椎に集中していた張力を分散し、患部にかかる圧や引っ張りを減らすことで、身体が寛解へ向かいやすい環境をつくるという考え方です。
手術は、神経への圧迫を取り除くために必要となる場合があります。しかし、手術は身体にとって大きな介入であり、感染、神経損傷、髄液漏れ、再発、癒着、可動性低下などのリスクもあります。
だからこそ、危険サインがない場合には、手術というハイリスクな選択をする前に、身体がまだ変われる余地を丁寧に見ることが大切です。
医療の現場でも、保存療法として薬物療法、理学療法、運動療法、リハビリなどが行われることはあります。
しかし、ハムストリングスの深部の硬さ、骨盤角度、仙腸関節、胸腰筋膜、患部への張力、身体の防御反応まで、一人ひとり手で確認しながら丁寧に見ていくかどうかは、現場によって大きく差があります。
さくら整体院では、腰椎ヘルニアを単に「飛び出した椎間板の問題」としてだけ見るのではなく、そこに圧が集まり続けた身体の構造のサインとして捉えています。
木を見ることも大切です。しかし、森を診ることも同じくらい大切です。
画像に写った部分だけで判断するのではなく、骨盤、股関節、ハムストリングス、呼吸、姿勢、重心まで含めて、なぜ腰椎に負担が集中したのかをほどいていく。
手術を否定するのではなく、手術しかないと思う前に、身体がまだ変われる余地を見ていく。これが、整体だからこそ大切にできる視点だと考えています。
深く解すことは、身体の反応を見てこそ意味がある
腰椎まわりの筋肉を深部まで解すことは、うまく使えば有効なアプローチです。
腰方形筋、多裂筋、脊柱起立筋、腸腰筋、大腰筋、殿筋群、梨状筋、仙腸関節まわり、胸腰筋膜などが強くこわばっていると、腰椎には常に圧や牽引ストレスがかかりやすくなります。
また、筋肉の浅い部分だけではなく、骨に近い深部、骨膜付近にあるような“異質な硬さ”が残っていると、身体は無意識に防御姿勢を取り続けます。
この防御反応が長く続くと、腰椎の動きはさらに硬くなり、股関節や骨盤、胸郭との連動も失われやすくなります。その結果、椎間板や神経まわりに負担が集中しやすい状態が続くことがあります。
ただし、深く解すことは「強く押すこと」と同じではありません。
神経が敏感になっている時に、ただ強い刺激を入れれば、身体はそれを回復刺激ではなく、攻撃や危険として受け取る場合もあります。すると、防御反応がさらに強くなり、筋肉が硬くなったり、痛みやしびれが増したように感じることもあります。
だからこそ大切なのは、深く届かせること以上に、身体がその刺激を受け入れられる状態かどうかを見極めることです。
当院では、施術後の感想や身体の変化を大切にしています。施術後に楽になったか、重だるさが出たか、痛みやしびれに変化があるか、動きやすさが増したか、翌日にどのような反応が出たか。そうした反応を一人ひとり確認しながら、刺激量や施術方針を調整しています。
施術後に一時的なだるさや眠気、筋肉痛のような反応が出ることはあります。いわゆる好転反応のように感じられる場合もありますが、それを安易に「良い反応」と決めつけるのではなく、悪化なのか、回復過程の反応なのかを慎重に見極めることが大切です。
身体の反応を見ずに、一方的に強い刺激を入れることは危険です。しかし、反応を見ながら深部の防御反応をほどいていくことには、手術前の保存的な選択肢として大きな意味があると考えています。
医療のヒアリングと整体のヒアリングは焦点が違う
手術前には、医療機関でも問診や検査、画像診断、術前説明、同意書による確認が行われます。
その中では、痛みやしびれの場所、筋力低下、感覚障害、排尿・排便障害、画像所見、手術の目的、起こり得る合併症、手術しない場合のリスクなどが確認されます。
これはとても大切なことです。医療は、麻痺や馬尾症候群など、見逃してはいけない危険サインを確認し、必要な時に神経を守るための判断をする役割があります。
ただし、医療のヒアリングは主に「手術が必要かどうか」「神経障害がどの程度あるか」「合併症リスクをどう説明するか」という医学的判断が中心になります。
一方、整体で大切にしているヒアリングは、もう少し身体感覚に近い部分です。
たとえば、施術後に腰の重さがどう変わったか、脚のしびれが軽くなったか、歩き出しが楽になったか、前屈や後屈の怖さが減ったか、寝返りがしやすくなったか、翌日にだるさが出たか、痛みの質が変わったか。そうした細かい身体の反応を確認します。
これは、手術の可否を決めるためのヒアリングではなく、その身体がどの刺激に反応し、どの方向に回復しようとしているのかを見るためのヒアリングです。
手術前の同意書は、決して単なる免責のためだけにあるものではありません。本来は、手術の必要性、期待できる効果、起こり得るリスク、手術しない場合のリスク、他の選択肢について理解し、納得したうえで判断するためのものです。
しかし、患者さんの立場からすると、「神経損傷の可能性があります」「再発の可能性があります」「痛みが残ることがあります」「追加手術が必要になる場合があります」と説明を受けて署名する流れは、不安に感じることもあると思います。
だからこそ大切なのは、書類に署名することだけではなく、その前に、身体がまだ変われる可能性を十分に見たのかという視点です。
過信しないために、数字ではなく目の前の身体を見る
当院では、施術後の身体の変化や感想を大切にしています。
ただし、「何人良くなった」「必ず改善する」「手術しなくて済む」といった表現で、過度に結果を強調することはしていません。
なぜなら、過信は慢心のもとになるからです。
同じ椎間板ヘルニア、同じ腰痛、同じ坐骨神経痛という診断名がついていても、身体の状態は一人ひとり違います。
神経の敏感さ、筋肉の防御反応、骨盤や股関節の逃げ方、胸郭の硬さ、腹圧の入り方、呼吸の浅さ、生活習慣、睡眠、疲労、ストレスの状態によって、施術後の反応も変わります。
だからこそ大切なのは、過去の実績を数えることではなく、目の前の一人の身体が、今日どのように反応しているかを丁寧に見ることです。
たとえ過去に似た症状の方が改善した経験があったとしても、目の前の方に同じ刺激が合うとは限りません。
昨日は良かった刺激でも、今日は疲労や睡眠不足、ストレス、炎症の状態によって強すぎることもあります。
そのため、毎回まっさらな気持ちで身体を見て、施術後の反応を確認し、必要であれば刺激量やアプローチの順番を変えていくことが大切です。
整体は、強い刺激を入れれば良いものではありません。深部まで届かせること以上に大切なのは、身体が受け入れられる刺激かどうかを見極めることです。
数字や成功体験に頼りすぎず、毎回、目の前の身体に向き合う。その姿勢が、施術者にとっても、患者さんにとっても大切だと考えています。
整体目線で見ると大切なこと
手術は「飛び出した椎間板による神経圧迫」を取る処置です。
でも、なぜそこに負担が集中したのかという背景には、
◎ 骨盤の傾き
◎ 股関節の硬さ
◎ ハムストリングスの深部の緊張
◎ 胸郭・肋骨の動きの低下
◎ 反り腰・猫背・左右差
◎ 腹圧や呼吸の使い方
◎ 長年の座り姿勢・片側重心
こうした“構造の偏り”が関係していることも多いです。
つまり、手術で神経圧迫が取れても、身体の使い方が変わらなければ、腰への負担は残る可能性があります。
逆に、手術が必要なレベルでなければ、姿勢・骨盤・股関節・ハムストリングス・筋膜・体幹機能を整えることで、症状が軽くなるケースもあります。
痛む場所だけを追いかけるのではなく、なぜそこに圧が集まり、なぜそこに引っ張りが生まれ、なぜその場所が悲鳴をあげているのか。
その背景を見ていくことが、腰痛や椎間板ヘルニアを考えるうえでとても大切です。
手術を否定するのではなく、身体が変われる余地を見る
椎間板ヘルニアの手術は、決して悪いものではありません。
強い麻痺、進行する筋力低下、排尿・排便障害、会陰部のしびれなどがある場合には、手術によって神経への圧迫を早く取り除くことが必要になる場合があります。
そのような状態で「手術を避けたいから」と時間をかけすぎることは、かえって神経障害を残すリスクになることもあります。
だからこそ、手術が必要なケースでは、医療の力を借りることが大切です。
一方で、危険サインがなく、強い麻痺や排尿・排便障害もなく、身体に変化する余地がある場合には、手術の前にできることがあります。
腰椎まわりの深部筋、骨膜付近の防御反応、仙腸関節、股関節、ハムストリングス、胸郭、肋骨、腹圧、呼吸、足元の重心。これらを丁寧に見直すことで、腰椎に集中していた負担が分散される可能性があります。
手術は「飛び出した椎間板による神経圧迫」を取り除く処置です。しかし、なぜそこに負担が集中したのかという身体の使い方までは、手術だけで自動的に変わるわけではありません。
だからこそ、手術をする場合も、しない場合も、腰に負担を集めない身体づくりが大切になります。
さくら整体院では、椎間板ヘルニアを単に「飛び出した椎間板の問題」としてだけ見るのではなく、そこに圧が集まり続けた身体の構造のサインとして見ています。
切る前に、まずなぜそこに圧が集まったのかをほどいていく。それでも神経の危険サインがあるなら、医療の力を借りる。
手術を否定するのではなく、手術しかないと思う前に、身体がまだ変われる余地を丁寧に見ること。
これが、整体だからこそ大切にできる視点だと考えています。
まとめ
まとめると、
椎間板ヘルニアの手術は、神経圧迫を取る有効な選択肢ですが、神経損傷・髄液漏れ・感染・再発・癒着・不安定性などのリスクがあります。
そのため、画像だけで判断せず、症状の強さ、筋力低下の有無、排尿排便障害の有無、生活への支障、保存療法の反応を含めて、専門医と慎重に判断するのが大切です。
手術が必要な場合は、神経を守るための大切な選択肢になります。
一方で、手術が不要な場合は、腰だけでなく、骨盤・股関節・ハムストリングス・胸郭・姿勢・呼吸・体幹機能など、身体全体の使い方を見直すことが大切です。
椎間板ヘルニアは、単に「椎間板が飛び出した問題」ではなく、長年の姿勢や動作のクセ、身体の支え方、腰への負担の集まりとして現れることもあります。
腰痛は、木だけを見ても本質が見えにくい不調です。痛む場所、画像に写った場所だけを見るのではなく、身体全体の張力、姿勢、骨盤、股関節、重心、呼吸まで含めて森を診ることが大切です。
だからこそ、手術をする場合も、しない場合も、最終的には「腰に負担を集中させない身体づくり」が、再発予防と回復の鍵になります。
※強い痛み、足の麻痺、筋力低下、排尿・排便障害、会陰部のしびれがある場合は、整体やセルフケアで様子を見るのではなく、速やかに医療機関・専門医へご相談ください。